トップページ > 刊行物 > 衛研ニュース > No.227
|
神奈川県衛生研究所 |
|
|
|
かぜに抗菌薬(抗生物質)は効きません! |
2025年3月発行 |
|
かぜの原因はウイルスです。インフルエンザや新型コロナ“ウイルス”感染症もウイルスが原因で起こります。抗菌薬(その中でも微生物によって作られるものを特に「抗生物質」と呼びます)は細菌を殺す薬なので、ウイルスが原因である病気にかかったときに飲んでも効果はありません。効果がないだけでなく、不必要な抗菌薬を不適切に使用することで、「薬剤耐性菌」と呼ばれる薬が効かない(または効きにくい)タイプの細菌を増やしてしまう可能性があります。 |
 |
その薬、本当に効いていますか?
「かぜを引いたときに抗菌薬を飲んだら治った」と感じる人がいるかもしれません。しかし、かぜは何もしなくても何日か経てばよくなることが多い病気です。「飲まなくても治った」はずが、タイミングによっては「薬のおかげで治った」と勘違いしてしまいます。薬は一般的に、「飲まなくても治った」可能性も考慮した臨床試験(治験)を経て、効果を確認してから世の中で使われるようになりますが、効果があるとされるのはあくまで治験の対象となった病気だけです。抗菌薬とは、「細菌による感染症」を対象に効果があると示された薬なのです。
細菌とウイルスのちがい
細菌とウイルスは、どちらも感染症を引き起こす原因となりますが、細菌は自分で増えることができるのに対し、ウイルスは自己複製能力を持たず、ヒトなどの細胞に入り込んで増えるという点が大きく異なっています。また、ウイルスは一般的に細菌よりもとても小さく、構造も単純です。抗菌薬は、細菌の構造の破壊や、自己複製能力のブロックを目的に開発された薬なので、ウイルスには効きません。一方、インフルエンザウイルスや新型コロナウイルスなど、一部のウイルスに対しては「抗ウイルス薬」を用いることができますが、これは、それぞれのウイルスが細胞に入り込んで増えるしくみをブロックする薬です。
正しい知識、持っていますか?
一般国民を対象とした2024年の抗菌薬意識調査1の結果によれば、「抗菌薬・抗生物質はウイルスをやっつける」という設問に対して「間違っていると思う」と正しく回答した人は16.0%でした。また、「抗菌薬・抗生物質はかぜに効く」という設問に対して「間違っていると思う」と正しく回答した人は25.9%で、過去2年の結果と比較して大きな変化はみられませんでした。一方、診療所医師を対象とした2020年のアンケート調査2では、感冒(かぜ)に対して抗菌薬処方を希望する患者さんやその家族への対応として、「希望通り処方する」と答えた医師が10.8%、「説得しても納得しなければ処方する」と答えた医師が49.1%でした。感冒に対して効果のない抗菌薬を処方している医師が一定数いる結果となり、医師側に薬剤の適正使用が求められることはもちろん、患者側に対しても正しい知識の普及啓発が必要です。
薬剤耐性のメカニズム
なぜ抗菌薬を使うことで薬剤耐性菌が増えてしまうのでしょうか?細菌にとって抗菌薬は毒なので、それを無効化するしくみ(“耐性”)を獲得しようとする細菌が出てくることがあります。体の中には常在菌も含めてさまざまな細菌がいますが、抗菌薬を使用すると、抗菌薬が有効な細菌(“感受性がある”細菌)は退治され、薬剤耐性菌が生き残ります。その結果、ほかの細菌がいなくなった環境で、少数派だった薬剤耐性菌が増えていきます。また、細菌による感染症にかかって治療に抗菌薬が必要な場合も、体調がよくなったからといって途中で薬を飲むのをやめてしまうのは望ましくありません。抗菌薬が中途半端に効いた状態となり、しっかり使っていれば退治できたはずの薬剤耐性菌が生き残ってしまう可能性が出てきます。薬剤耐性菌を増やさないためには、「不必要な抗菌薬を使わない」ことと、「抗菌薬が本当に必要な場合は適切な使用方法を守る」ことがとても大切なのです。
薬剤耐性菌、何が困る?
薬剤耐性菌が原因となる感染症にかかった場合、効果のある抗菌薬の選択肢が少なくなってしまい、治療に時間がかかることがあります。また、手術やケガの処置などを行う場合、傷口から感染が起こらないように抗菌薬を使用しますが、抗菌薬が効かないと安全に医療を行うことが難しくなってきます。薬剤耐性菌による将来の死者数を予測した研究3によれば、2050年の世界の薬剤耐性菌に起因する死者数は191万人に、薬剤耐性菌に関連する死者数は822万人にのぼる可能性が示されています。抗菌薬が効かなくなったら新しい薬を開発すればよいのでは、と思う人もいるかもしれませんが、新薬の開発には時間もお金もかかります。今ある抗菌薬を大事に長く使っていくためにも、耐性を獲得させないことが重要です。
“ワンヘルス”の考え方
|
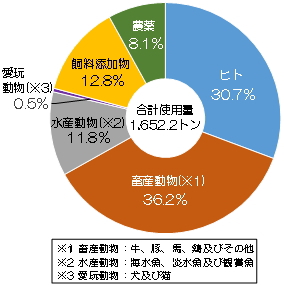
抗菌薬はヒトに対してよりもむしろ、牛や豚などの畜産動物に対して多く使用されていることをご存知でしょうか?(右図参照) |
図.日本における抗菌薬使用量の内訳(2021年)
|
衛生研究所の取り組み
神奈川県衛生研究所では、感染症の原因となっている微生物を特定する検査や、細菌がどの抗菌薬に対して耐性を持っているのかを調べる「薬剤感受性検査」などを行っています。また、検査結果を保健所や医療機関に提供し、感染対策の向上に役立てています。
一人ひとりができること
|
薬剤耐性菌を増やさないために、次の3つを守ることが大切です。
もし、抗菌薬についてわからないことがあれば、医師や薬剤師に相談しましょう。また、AMR臨床リファレンスセンターのホームページ4には、薬剤耐性菌や抗菌薬に関する情報がわかりやすくまとめられています。興味がある方は、ぜひチェックしてみてください。 |

|
(参考リンク)
注:リンクは掲載当時のものです。リンクが切れた場合はリンク名のみ記載しています。
| 1) | AMR臨床リファレンスセンター.抗菌薬意識調査レポート2024. |
| 2) | 薬剤耐性ワンヘルス動向調査検討会.薬剤耐性ワンヘルス動向調査年次報告書2023. |
| 3) | GBD 2021 Antimicrobial Resistance Collaborators. Global burden of bacterial antimicrobial resistance 1990-2021: a systematic analysis with forecasts to 2050. Lancet 2024; 404(10459): 1199-1226. |
| 4) | AMR臨床リファレンスセンターホームページ. |
(企画情報部 兼任千恵)
|
|||||||||||